


Prepara tus exámenes y mejora tus resultados gracias a la gran cantidad de recursos disponibles en Docsity

Gana puntos ayudando a otros estudiantes o consíguelos activando un Plan Premium


Prepara tus exámenes
Prepara tus exámenes y mejora tus resultados gracias a la gran cantidad de recursos disponibles en Docsity
Prepara tus exámenes con los documentos que comparten otros estudiantes como tú en Docsity
Los mejores documentos en venta realizados por estudiantes que han terminado sus estudios
Estudia con lecciones y exámenes resueltos basados en los programas académicos de las mejores universidades
Responde a preguntas de exámenes reales y pon a prueba tu preparación

Consigue puntos base para descargar
Gana puntos ayudando a otros estudiantes o consíguelos activando un Plan Premium
Comunidad
Pide ayuda a la comunidad y resuelve tus dudas de estudio
Descubre las mejores universidades de tu país según los usuarios de Docsity
Ebooks gratuitos
Descarga nuestras guías gratuitas sobre técnicas de estudio, métodos para controlar la ansiedad y consejos para la tesis preparadas por los tutores de Docsity
Formato: Guía tipo resumen en 10 puntos (decálogo) Área: Ginecología y Obstetricia – Medicina Materno Fetal Contenido 1. Tamizaje estándar del parto prematuro 2. Momento ideal de realización 3. Valor de referencia normal 4. Vía de elección 5. Condiciones técnicas 6. Técnica de medición 7. Evaluación morfológica 8. Condiciones fisiológicas 9. Interpretación clínica individualizada 10. Impacto clínico y decisiones basadas en evidencia Referencias ACOG Practice Bulletin No. 234 (2021): Prevención del parto prematuro espontáneo. FIGO (2019): Recomendaciones para tamizaje e intervenciones. The Fetal Medicine Foundation: Guías prácticas para evaluación cervical. Hospital Clínic de Barcelona (2023): Protocolos de embarazo de riesgo. Es una herramienta resumida, práctica y didáctica, ideal para referencia rápida en la consulta o formación médica. Refuerza el uso de criterios técnicos y clínicos para una toma de decisiones adecuada en prevención de parto pretérmino.
Tipo: Resúmenes
1 / 2

Esta página no es visible en la vista previa
¡No te pierdas las partes importantes!


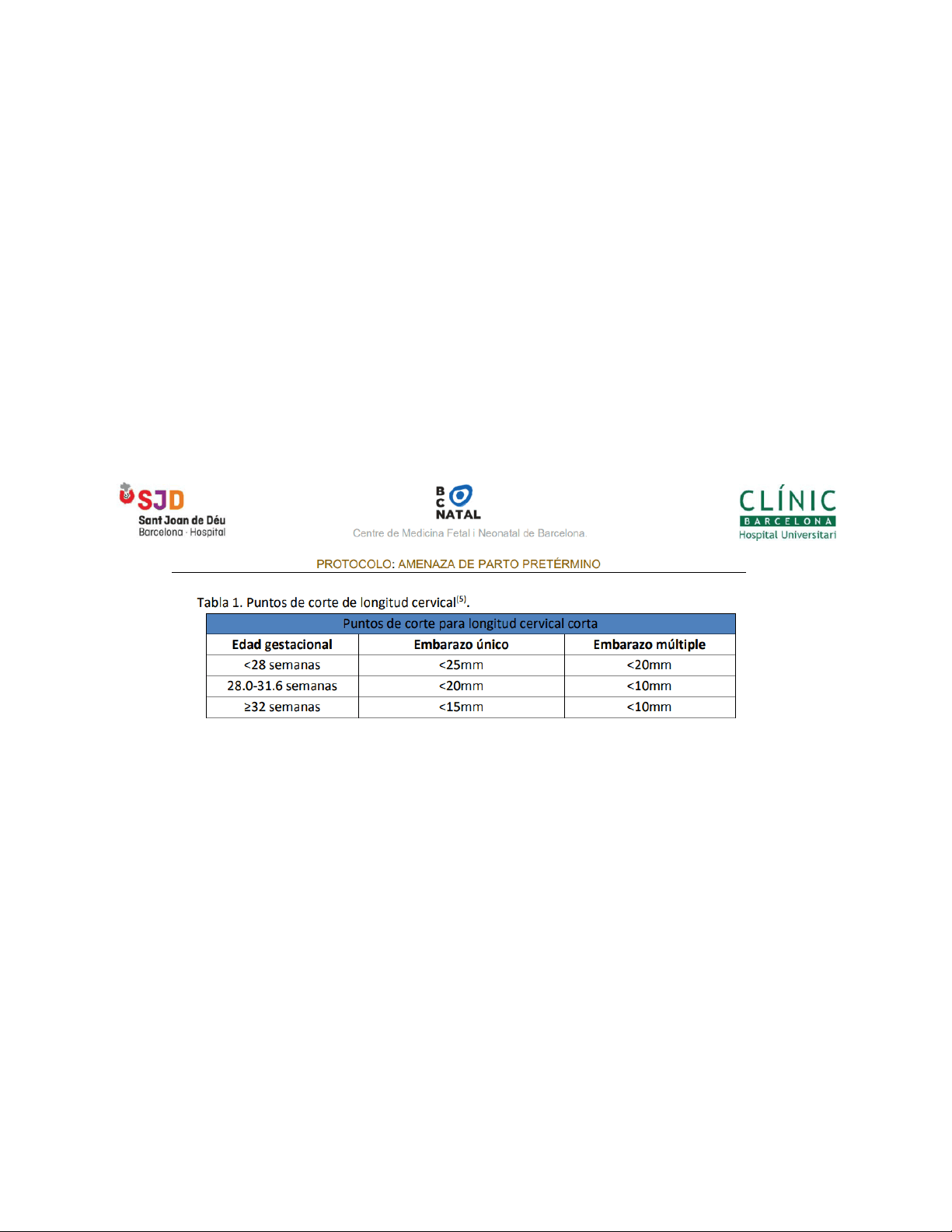
Nombre: Ivanova Trujillo Vera CERVICOMETRÍA 1.- Es el método estándar de tamizaje para riesgo de parto prematuro. La cervicometría transvaginal es la técnica más precisa y reproducible para evaluar la longitud cervical. Se utiliza tanto en gestantes con factores de riesgo como en población general. ( 1 )(3) 2 .- Se debe realizar idealmente entre las 16 y 24 semanas de gestación. Este rango gestacional es el más útil para la detección precoz de cuello corto. En mujeres con antecedente de parto prematuro, puede iniciarse desde la semana 14. (2)(3)(4) 3.- La longitud cervical normal es ≥25 mm. Una medición <25 mm entre las 16-24 semanas se asocia con un mayor riesgo de parto pretérmino, incluso en gestantes asintomáticas. (1)(3)(4) 4.- La vía transvaginal es la técnica de elección. Proporciona imágenes consistentes, menos interferencia por el tejido blando y mayor exactitud que las vías abdominal o transperineal. (1)(4) 5.- Debe realizarse con vejiga vacía y sin presión sobre el cuello. La vejiga llena o la presión del transductor pueden alargar falsamente el cuello y alterar la forma del canal. (3)(4) 6.- Se deben obtener al menos 3 mediciones y registrar la más corta. Esto minimiza errores por contracciones, mala orientación o artefactos. El canal debe visualizarse completo (desde el orificio interno al externo). (3)
Nombre: Ivanova Trujillo Vera 7.- Valorar no solo la longitud, sino también la morfología cervical. La presencia de "funneling" (afunilamiento del orificio interno), dilatación del canal o protrusión de membranas agrega valor predictivo al hallazgo de cuello corto. (2)(3) 8.- La medición debe realizarse en reposo, sin dinámica uterina activa. Si se sospecha cuello dinámico, puede evaluarse con maniobras (presión fúndica o tos), pero esto debe hacerse con experiencia y cautela. (4) 9.- La cervicometría debe interpretarse en contexto clínico individual. El riesgo no depende únicamente de la longitud cervical, sino también de factores como gestación múltiple, historia obstétrica y síntomas actuales (contracciones, sangrado). (1)(2) 10.- Guía decisiones clínicas basadas en la evidencia.